Horton & PPR
A intégrer: Horton-RMS2015.pdf (html online)
Artérite "giganto-cellulaire" des artéres temporales, parfois ophtalmiques, occipitales ou linguales, d'origine non connue.
Le risque est la cécité uni ou bilatérale, brutale, irréversible (50% des patients hors Tt).
Début par des céphalées avec parfois déjà des troubles de l’acuité visuelle jusqu’à la cécité (ce qui fait la gravité de la maladie) et des douleurs à la mastication des muscles mandibulaires. On suspecte le diagnostic sur le terrain mais aussi devant une induration des artères temporales. Lorsque le diagnostic est évoqué il faut instaurer en urgence une corticothérapie et pratiquer une biopsie d’artère temporale dans les 48 heures pour confirmer l’artérite.
Clinique
-
Femme (Double des hommes) de 70 ans (rare avt 50ans, de 70 à 90)
-
Début parfois instantané mais svt insidieux retardant le Dg de 6 mois
-
AEG fébrile,
-
Dépression,
Forme PPR
-
Raideur douloureuse des muscles des ceintures, bilatérale et symétrique, non articulaire
hors synovite associée (prf).
-
Douleur nocturne, aug. par les mvts, max le matin où elle empêche de sortir du lit.
-
La pression locale est douloureuse.
Forme Artéritique (à cellules géantes)
-
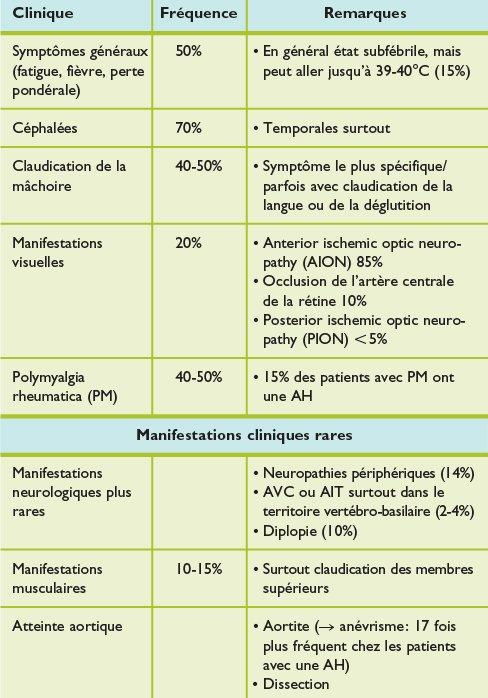
Céphalée temporale (2/3), initiale, prf sévère, pulsative ou permanente,
Dans 70 à 90 % des cas, la céphalée est le plus fréquent et le premier symptôme, volontiers de localisation temporale mais elle peut aussi être diffuse ou localisée dans toute région de la tête
-
Sensibilité du scalp au toucher: peigne voir oreiller.
-
Tr. visuels fait l'urgence, inaugurale ou complication, étiologies multiples, prf
irréversibles: brouillard, champ visuel, cécité complète unilatérale svt bilatéralisée
ds les 24h hors Tt.
-
Douleur à la mastication avec claudication de la machoire (2/3) le signe le plus spécifique, chatouillement
de la langue
Examen
-
Artère temporale épaissie, indurée, sans pulsations voir inflammatoire, nodules
à la palpation, petits infarctus cutanés à l'inspection LES DEUX???
Bio
Une CRP et une VS normales n’excluent pas formellement une AH, mais la rendent très peu probable.
Dans un travail portant sur 177 patients ayant eu une AH prouvée par biopsie de l’artère temporale, 4% d’entre eux avaient des valeurs de CRP < 8 mg/l et VS < 22 mm/h chez les hommes (< 29 mm/h chez les femmes).
-
VS sup. à 40 1ére h est une indication aux corticoïdes. Svt trés élevées (normale rare: l'augmentation de la VS ne doit pas être considérée comme un critère diagnostique obligatoire : une VS normale (5% des Horton) ne retardera pas la mise sous corticothérapie si la sémiologie est évocatrice.)
-
Anémie hypochrome modérée, inflammatoire (à ferritine élevée)
- hyper leucocytose discrète.
- Thrombocytose.
CAT
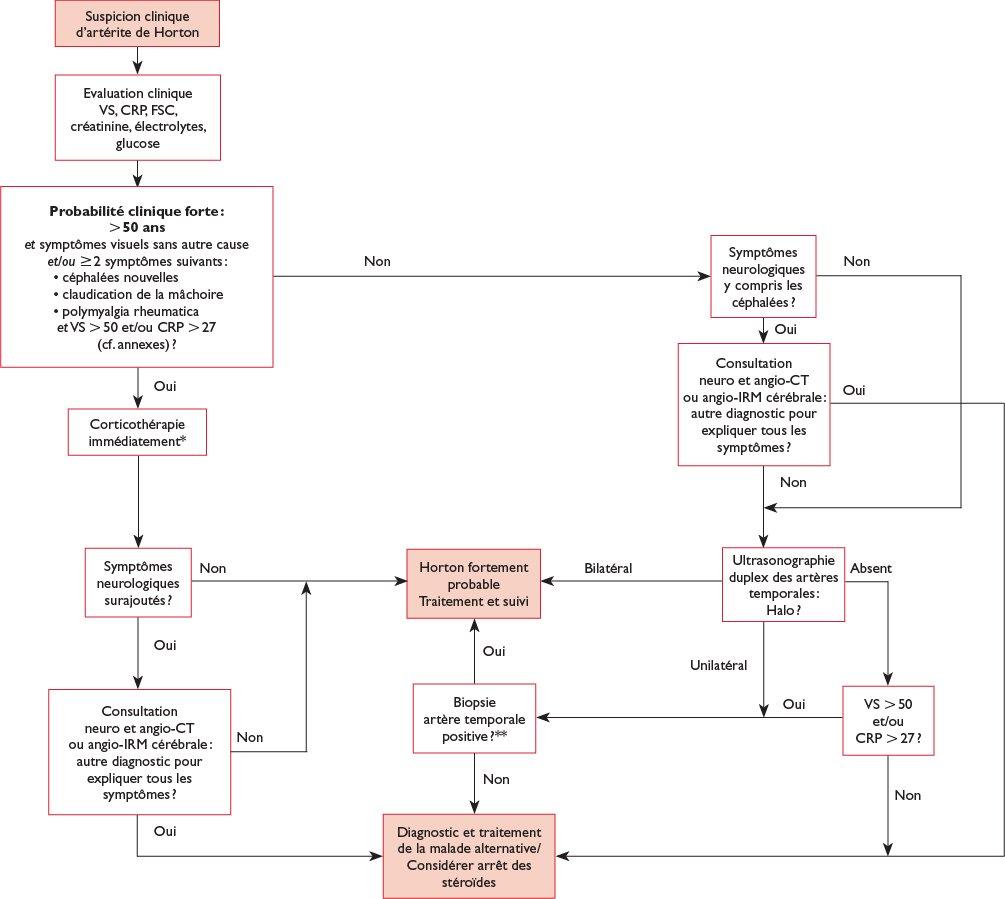
Si la suspiçion Dg est forte (Clinique et bio), il faut proposer d'emblée un Tt Corticoïde.
L'adjonction d'un traitement anticoagulant ou antiagrégant plaquettaire est recommandée
dans le but de réduire les complications ischémiques initiales.
Protocole [RMS 2015]:
Maladie de Horton simple
Avis spécialisé.
Maladie de Horton compliquée
En présence d’une maladie compliquée (c’est-à-dire avec signes visuels/neurologiques) :
Méthyl-Prédnisolone = SOLUMEDROL, MEDROL
- trés haute dose 500 mg si < 60 kg et 1 g si ≥ 60 kg, IV pendant trois jours
- Cf les détails: poso lente
- Avis spé ensuite: Une dégressivité est ensuite mise en œuvre sur 2 à 4 semaines, selon l’évolution du patient, puis on passe à une prednisone orale régulée (≈ 15‑20 mg/j à 3 mois, puis ≤ 5 mg/j à 12 mois)
[A Contemporary Take on How to Treat Giant Cell Arteritis in 2025]
Traitement anticoagulant / HBPM / Lovenox* 40mg SC/J
Et
- Echo Doppler de l'artère temporale. Selon [Prescrire Juin 2008], une écho normale ne voyant pas "le signe du halo" (évoquant l'oedème de la paroi) éviterait la biopsie (qu'il faut faire en cas d'écho anormale).
- Biopsie de l'artère temporale à prévoir (sensibilité 70%: n'écarte pas le Dg si normale, spécificité 99%), non modifiée par la corticothérapie (jusqu'à 14j).
Cas cliniques
CC_Horton-ouvrerloeil2023.pdf
Sources


